O foco aqui é identificar evidências observáveis no dia a dia, não percepções abstratas.
Fragmentação por data gaps ocorre quando:
- A informação existe, mas não está disponível no momento da decisão.
- A informação está disponível, mas não está estruturada.
- A informação está estruturada, mas não está integrada.
- A informação está integrada, mas não está confiável.
Cada um desses cenários produz risco clínico, desperdício operacional e perda reputacional.
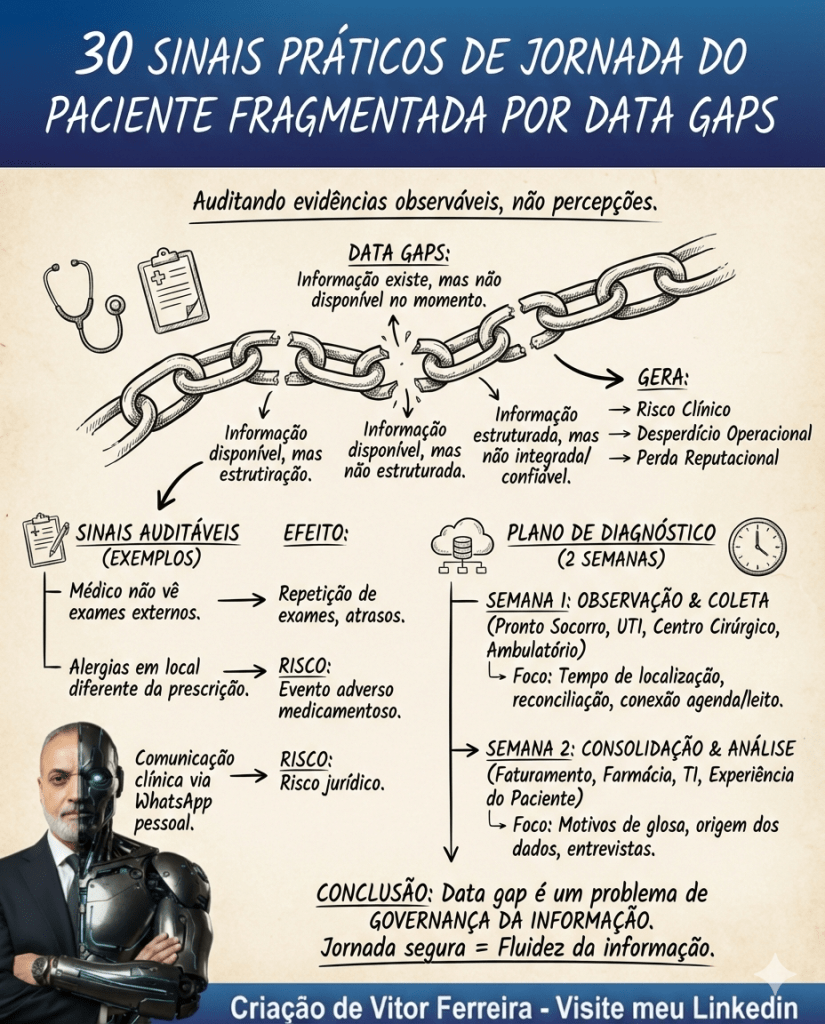
Abaixo, seguem 30 sinais auditáveis, com três dimensões:
- 🎯 Efeito clínico/operacional
- ⚠️ Risco associado
- 🔧 Correção digital mais simples possível (MVP pragmático)
1. Médico não visualiza exames externos no prontuário
🎯 Repetição de exames, atrasos diagnósticos
⚠️ Exposição desnecessária a radiação / aumento de custos
🔧 Implantar repositório único de documentos com ingestão automática via PDF estruturado + HL7/FHIR
2. Dados da pré-consulta digital não aparecem na tela do médico
🎯 Tempo desperdiçado re-coletando anamnese
⚠️ Omissão de informação relevante
🔧 Integração direta entre portal do paciente e prontuário (API REST simples)
3. Alergias registradas em local diferente da prescrição
🎯 Prescrição insegura
⚠️ Evento adverso medicamentoso
🔧 Campo estruturado obrigatório com alerta sistêmico unificado
4. Histórico medicamentoso incompleto na admissão
🎯 Reconciliação medicamentosa falha
⚠️ Interações graves
🔧 Checklist digital obrigatório + integração com base farmacêutica
5. Exames realizados não aparecem automaticamente no prontuário
🎯 Decisão clínica baseada em informação parcial
⚠️ Retrabalho, duplicidade
🔧 Integração bidirecional LIS/RIS-PACS com PEP
6. Alta hospitalar não gera plano estruturado para pós-alta
🎯 Descontinuidade de cuidado
⚠️ Readmissão precoce
🔧 Template digital estruturado + envio automático ao paciente
7. Enfermagem mantém controles paralelos em planilhas
🎯 Dados divergentes
⚠️ Perda de rastreabilidade
🔧 Eliminar planilhas sombra e incorporar formulário estruturado no sistema oficial
8. Indicadores assistenciais precisam ser consolidados manualmente
🎯 BI reativo
⚠️ Decisão baseada em atraso
🔧 Data mart operacional com atualização diária automática
9. Comunicação clínica ocorre via WhatsApp pessoal
🎯 Informação fora do prontuário
⚠️ Risco jurídico
🔧 Plataforma corporativa integrada ao PEP
10. Paciente precisa repetir a mesma informação em múltiplos setores
🎯 Experiência negativa
⚠️ Erro por inconsistência
🔧 Cadastro único com reutilização automática
11. Tempo para localizar laudo crítico é superior a 5 minutos
🎯 Atraso em decisão urgente
⚠️ Evento adverso
🔧 Painel de alertas críticos em dashboard clínico
12. UTI não enxerga dados ambulatoriais prévios
🎯 Visão clínica incompleta
⚠️ Decisão baseada apenas em evento agudo
🔧 Prontuário longitudinal único
13. Divergência entre agenda cirúrgica e leitos disponíveis
🎯 Cancelamento de cirurgia
⚠️ Perda financeira
🔧 Integração agenda cirúrgica + gestão de leitos
14. Evoluções médicas não seguem padrão estruturado
🎯 Dificuldade de análise retrospectiva
⚠️ Fragilidade jurídica
🔧 Templates estruturados com campos obrigatórios
15. Falta de trilha de auditoria clara
🎯 Impossibilidade de rastrear decisões
⚠️ Risco regulatório
🔧 Log de auditoria automatizado
16. Resultado crítico depende de telefonema manual
🎯 Comunicação tardia
⚠️ Risco de mortalidade
🔧 Alerta sistêmico com confirmação de leitura
17. Faturamento devolve contas por inconsistência clínica
🎯 Retrabalho administrativo
⚠️ Perda de receita
🔧 Integração DRG + validação automática de consistência
18. Divergência entre prescrição digital e aprazamento manual
🎯 Administração incorreta
⚠️ Evento adverso
🔧 Prescrição totalmente digital sem paralelos em papel
19. Ausência de dashboard clínico em tempo real
🎯 Gestão reativa
⚠️ Perda de controle assistencial
🔧 Dashboard mínimo viável por unidade
20. Ausência de integração entre telemedicina e prontuário
🎯 Consulta isolada
⚠️ Fragmentação de histórico
🔧 Integração via API com registro automático
21. Paciente crônico não possui visão consolidada de acompanhamento
🎯 Perda de continuidade
⚠️ Descompensação evitável
🔧 Linha de cuidado digital estruturada
22. Dados duplicados no cadastro
🎯 Identificação incorreta
⚠️ Risco assistencial grave
🔧 MPI (Master Patient Index) simples
23. Equipes diferentes usam terminologias divergentes
🎯 Dificuldade de análise
⚠️ Erros de interpretação
🔧 Padronização via SNOMED/LOINC
24. Ausência de integração com dispositivos à beira-leito
🎯 Digitação manual
⚠️ Erro de transcrição
🔧 Integração IoMT básica
25. Falta de alerta para exames pendentes
🎯 Exame não realizado
⚠️ Atraso terapêutico
🔧 Checklist automatizado por paciente
26. Reinternações não são analisadas automaticamente
🎯 Aprendizado inexistente
⚠️ Custo elevado
🔧 Algoritmo simples de identificação de readmissão 30 dias
27. Informações críticas dependem de memória humana
🎯 Decisão subjetiva
⚠️ Variabilidade clínica
🔧 Campo obrigatório estruturado
28. Não existe visão integrada do tempo de permanência em tempo real
🎯 Gestão ineficiente de leitos
⚠️ Superlotação
🔧 Dashboard operacional automático
29. Paciente não tem acesso digital estruturado ao seu histórico
🎯 Dependência institucional
⚠️ Perda de confiança
🔧 Portal do paciente integrado
30. Não há reconciliação digital entre protocolos e prática real
🎯 Protocolos ignorados
⚠️ Variabilidade assistencial
🔧 Auditoria digital automatizada
Plano de Diagnóstico de 2 Semanas
Mapeamento Estruturado de Data Gaps por Área
🎯 Objetivo
Identificar gaps críticos de informação que impactam risco assistencial e eficiência operacional.
Semana 1 – Observação e Coleta
Dia 1–2: Pronto Socorro
- Shadowing de médicos e enfermagem
- Tempo médio para localizar dados críticos
- Identificação de retrabalho informacional
Dia 3: UTI
- Avaliar reconciliação medicamentosa
- Verificar integração de monitores
- Tempo de acesso a histórico prévio
Dia 4: Centro Cirúrgico
- Conexão entre agenda, exames e leito
- Checagem digital vs checklist manual
Dia 5: Ambulatório
- Fluxo pré-consulta → consulta → retorno
- Integração com exames externos
Semana 2 – Consolidação e Análise
Dia 6–7: Faturamento e DRG
- Motivos de glosa
- Inconsistências entre dado clínico e administrativo
Dia 8: Farmácia
- Reconciliação medicamentosa
- Alertas de interação
Dia 9: TI e BI
- Origem dos dados críticos
- Tempo para gerar indicador estratégico
Dia 10: Experiência do Paciente
- Entrevistas estruturadas
- Identificação de pontos de repetição de informação
Entregável Final
Produzir:
- 🔍 Mapa visual dos fluxos fragmentados
- ⚠️ Matriz de risco (probabilidade x impacto)
- 💰 Estimativa de custo oculto por gap
- 🚀 Plano de priorização em 90 dias
Conclusão
Data gap não é um problema tecnológico.
É um problema de governança da informação.
Onde há fragmentação de dados, há:
- Aumento de risco clínico
- Perda financeira
- Burnout assistencial
- Experiência negativa do paciente
A jornada do paciente é tão segura quanto a fluidez da informação que a sustenta.




Deixe um comentário